来看 2 个病例,「三系减少,肝脾肿大」,反复追寻病因,最终却都不是血液系统疾病。
一、第 1 个病例 ,反复发热伴皮疹,手足口?
1. 第 1 阶段
患儿,女,1 岁 2 月,因「发热 8 天,皮疹 4 天」入院。
8 天前无明显诱因出现发热,伴流涕及喷嚏,偶有单声咳嗽,4 天前出现口腔疱疹,双足及臀部出现少许粟粒大小红色斑丘疹、疱疹,不痛不痒,当地治疗无效,来我院就诊,以「手足口病」收入院。
自发病以来,患儿精神食纳一般,大便黄色稀糊状,4~5 次/日,有泡沫,无粘液及脓血,其他(-)。
查体:四肢及臀部可见散在粟粒至黄豆大小红色斑丘疹、疱疹,部分结痂,不痛不痒。双侧颈部可触及数枚绿豆至黄豆大小肿大淋巴结。口腔黏膜可见少许疱疹、溃疡,咽部充血,双侧扁桃体Ⅱ°肿大,未见异常分泌物。颈软,双肺呼吸音粗,可闻及少许痰鸣音。腹平软,无压痛,肝脾肋下未及,其他(-)。
入院诊断:(1)手足口病(普通型);(2)支气管炎 ;(3)急性腹泻病。
2. 第 2 阶段
(1)完善检查,结果如下。
血常规:中性细胞 0.76×109/L、血红蛋白 97 g/L、血小板 93×109/L、超敏 C 反应蛋白 4.33 mg/L、白细胞 5.61×109/L、淋巴细胞 4.24 ×109/L、中性细胞百分率 13.4 %、淋巴细胞百分率 75.6%、红细胞 4.07×1012/L、异常白细胞 5%、C 反应蛋白 <5.0 mg/L;
红细胞沉降率 60 mm/h;
体液免疫系列: 免疫球蛋白 G 39.90 g/L、免疫球蛋白 M 3.64 g/L,免疫球蛋白 A 0.46 g/L;
肠道病毒三项: 柯萨奇 B 组病毒 IgM 抗体阳性、肠道病毒 71 型 IgM 抗体阴性、柯萨奇病毒 A 组 16 型 IgM 抗体阴性,肠道病毒核酸三项均阴性,支持手足口病诊断;
EB 病毒系列: EB 病毒衣壳抗原 IgM 抗体阳性,余阴性,EB 病毒 DNA 定量阴性;
其他:家长拒绝行心脏及腹部 B 超。呼吸道病毒抗原系列均阴性。肺炎支原体抗体及结核分枝杆菌抗体无异常。双份血培养阴性。轮状病毒及腺病毒抗原检测均阴性。尿、粪常规及粪隐血无异常。心电图、肝肾功、电解质、心肌酶及血糖大致正常。
(2)治疗
头孢美唑抗感染,维生素 B4 片升粒细胞,嗜酸乳杆菌调节肠道菌群,蒙脱石散保护肠粘膜及补液等治疗。
3. 第 3 阶段
(1)治疗及预后
共治疗 5 天后,患儿无发热,皮疹消退,予以出院,嘱院外继续服用维生素 B4,定期门诊复查,免疫专科门诊随访。
(2)出院前复查血常规
中性细胞 0.9×109/L、超敏 C 反应蛋白 2.97 mg/L、血沉 83 mm/h、免疫球蛋白 G 42.30 g/L、免疫球蛋白 M 3.18 g/L、免疫球蛋白 A 0.43 g/L、白细胞 5.02×109/L、淋巴细胞 3.6×109/L、中性细胞百分率 18.7 %、淋巴细胞百分率 71.1 %、红细胞 4.73×1012/L、血红蛋白 110 g/L、血小板 121×109/L, C 反应蛋白 <5.0 mg/L。
(3)出院当天下午,患儿再次出现发热,体温 38.5℃,居家服用「头孢」类药物 2 天后,仍有发热,遂又来我院以「手足口病」收入我科。
4. 第 4 阶段
(1)门诊查血常规
中性细胞数 0.8 × 109/L、血红蛋白 85 g/L、超敏 C 反应蛋白 2.61 mg/L,白细胞 5.08 × 109/L、中性细胞比率 14.7%、淋巴细胞比率 75.2%、红细胞 3.84 × 1012/L、、血小板 134 × 109/L,C 反应蛋白<5.0 mg/L,异淋 5%。
(2)入院诊断
① 上呼吸道感染; ②手足口病(恢复期);③ 继发性粒细胞减少症 ;④贫血(中度)。
(3)入院后查
血常规
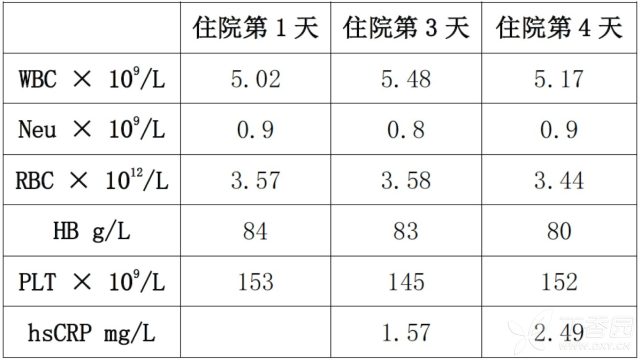
肝功能:白蛋白 31.4 g/L、球蛋白 52.0 g/L、谷丙转氨酶 116.00 U/L,总蛋白 83.4 g/L、余大致正常;
体液免疫系列: 免疫球蛋白 G 41.60 g/L、免疫球蛋白 M 2.39 g/L、免疫球蛋白 A 0.31 g/L;
红细胞沉降率: 60 mm/h;
腹部 B 超:肝、脾大;腹膜后肾上腺区未见明显异常包块,胆、胰未见明显异常(肝右肋下 40 mm,脾肋下 45 mm);
颈部 B 超:双侧颈部淋巴结增大(左侧约 12×5 mm,右侧约 13×6 mm);
血脂四项: 高密度脂蛋白 0.77 umol/L、甘油三酯 3.29 mmol/L,余大致正常;
抗中性粒细胞胞浆抗体及抗核抗体系列无异常,血氨 112.10 umol/L,血浆乳酸测定正常,血液氨基酸代谢正常,输血前三项及乙肝系列正常,甲状腺功能,甲胎蛋白及铜蓝蛋白都正常,微小病毒 B19 抗体阴性,EB 病毒及人巨细胞病毒 DNA 定量无异常,肾功、心肌酶及电解质、血糖大致正常,凝血功能正常。
5. 第 5 阶段
(1)分析病因
回顾两次病史,患儿有反复发热,多次查血常规示两系减少,腹部 B 超示肝脾肿大,甘油三酯升高,EB 病毒 CA-IgM 抗体阳性,警惕噬血细胞综合征?
什么原因导致患儿中度贫血及粒细胞减少?
两次住院时间相隔不久,第一次住院腹部查体肝脾未及肿大,第二次住院腹部 B 超示肝脾肿大(肝右肋下 40 mm,脾肋下 45 mm)!!,极短时间内肝脾迅速增大?
两次住院多次查球蛋白,血沉及超敏 C 反应蛋白均升高,意味着什么?
(2)进一步完善骨髓细胞学检查,真相大白。

6. 总结
黑热病是由利什曼原虫引起的寄生虫病,此病分为皮肤利什曼病,内脏利什曼病及黏膜皮肤利什曼病。
(1)临床表现
本病主要由白蛉传播,我国主要为中华白蛉,在山区流行区的贮存宿主为犬,不论年龄和性别均可感染本病,但以 10 岁以下儿童较易受到感染。
何芳在对儿童 46 例黑热病分析一文中报道,儿童黑热病临床主要表现为反复、长期发热,贫血,肝脾肿大,尤以脾大为主,常合并呼吸道等感染,血三系下降,出现各种并发症如噬血细胞综合征,, 脓毒症,营养不良,腹泻病等,合并症越多,预后越差,患儿贫血、脾脏肿大日期难以确定,病程越长脾肿大越明显。
(2)实验室检查
可见血常规中三系减少,CRP 升高,血浆球蛋白明显增多,肝功能损害等,骨髓细胞学可找到利什曼原虫,其余还可见凝血功能异常,PTC 升高,血沉加快等。
(3)治疗
首选药物五价锑剂,常用的是葡萄糖酸锑钠,国内用量为 120~150 mg/Kg,分 6 天静脉注射,每天一次或分 2 次注射,用药期间需监测血常规及心电图。
7. 再次回顾本病例
本例黑热病属于内脏利什曼病,临床表现及实验室检查均较为典型,后期追问家长,家长表示当地有此病发生,但早期化验结果异常并没有考虑该病的可能,直到患儿再次住院才最终确诊。提醒我们对于复查后依旧异常的化验结果需多加思考与推敲,仔细追问病史,避免早期漏诊及误诊。
二、第 2 个病例 ,血常规异常伴肝脾肿大,血液系统疾病?
1. 第 1 阶段
患儿,男,6 岁 4 月,因「血常规异常伴肝脾肿大 5 月余,发热 3 天」入院。
5 月余前患儿体健时查血常规发现「三系细胞减少」,查体发现「肝脾肿大」,予完善骨髓、遗传代谢性疾病等相关检查 (检验单未见),均未见异常,居家动态观察。
3 天前无明显诱因出现发热, 1 天前发热达 40.2℃,无畏寒、寒战,无皮疹及抽搐,予退热栓纳肛后体温可降至正常,6~8 小时反复,偶有单声咳嗽,喉中痰少咳不出,声音嘶哑,无气促、发绀及呼吸困难等,以「肝脾肿大原因待查」收住血液科。
自发病以来,精神尚可,食纳一般,无腹痛、恶心及呕吐,无呕血、黑便,无腰痛及四肢酸痛,无尿频及尿急,无血尿,大小便正常。
查体:全身可触及约绿豆大小浅表淋巴结数枚,质韧,无触痛,与周围组织无粘连。眼睑无浮肿,巩膜无黄染,咽充血明显,扁桃体Ⅰ度肿大,表面无异常分泌物;腹部稍膨隆,无压痛及反跳痛,肝右肋下可扪及 3.0 cm,质中,缘钝,无触痛,脾左肋下可触及 4.0 cm,质硬,缘钝,无触痛,其他(-)。
辅助检查:血常规:白细胞 2.32×109/L,中性细胞数 1.5×109/L,红细胞 3.47×1012/L,血红蛋白 113 g/L,血小板 89×109/L,CRP 8.75 mg/L,超敏 C 反应蛋白 >5.0 mg/L。腹部 B 超:肝大、肝光点回声增强,分布不均匀,肝内可见多个囊性回声区,多囊肝待排;脾大、脾静脉增宽。胆囊未显示。
入院诊断:(1) 肝脾肿大原因待查(噬血细胞综合征?血管瘤?);(2)急性喉炎。
2. 第 2 阶段
(1)讨论
患儿系学龄期儿童,以血常规三系减少,肝脾肿大为主要表现,有发热,需考虑噬血细胞综合征,但患儿无长期反复发热,为不支持点,进一步完善血脂、铁蛋白、凝血,骨髓细胞学等检查协助诊断;
患儿病程中有肝脾肿大,伴血常规三系细胞减少,B 超见多个囊性回声区,需考虑血管瘤,进一步完善腹部 CT 协诊。
(2)治疗
予头孢硫脒抗感染治疗,布地奈德雾化减轻抗炎,减轻气道反应性等对症治疗。
3. 第 3 阶段
(1)检查结果回示让人费解
尿常规、粪常规及粪隐血无异常。肝肾功、电解质无异常;
骨髓细胞学:巨核细胞成熟障碍,外周血涂片示未见异常细胞;
噬血相关:总胆固醇、总胆汁酸、血脂四项正常,凝血功能正常,铁蛋白正常;
感染性因素:EB 病毒系列、EB 病毒及人巨细胞病毒 DNA 定量无异常,微小病毒 B19 抗体阴性,甲型、丙型肝炎病毒抗体无异常,乙肝系列正常,双份血培养+药敏阴性;
非感染性因素:甲胎蛋白测定无异常。铜蓝蛋白正常。血氨及血乳酸正常;
其他:血红蛋白电泳正常,血淀粉酶正常,心电图正常。
(2)讨论
不支持噬血,不支持血液系统恶性疾病。患儿肝脾肿大,B 超示肝内可见多个囊性回声区,多囊肝待排,再次追问病史,家长诉曾在外院行腹部 CT 示海绵肾可能,故考虑多囊性脏器病变,进一步复查腹部 CT,必要时行相关基因检查协诊。
腹部 CT: 肝脏增大,肝内胆管扩张,左肾增大,双肾实质多发点条状高密度影,建议 CT 增强扫描,脾脏增大,胆囊区高密度影,胆囊结石不除外。故进一步完善增强;
全腹部增强 CT 示肝内胆管扩张,门静脉高压,考虑 Caroli 病(Ⅱ型),双侧髓质海绵肾;
尘埃落定,三系减低考虑脾功能亢进导致。
修正诊断:① Caroli 病(Ⅱ型)② 双侧髓质海绵肾 ③ 急性喉炎 ④ 继发性脾功能亢进。
告知家长,家长签字出院,嘱院外治疗。
4. 总结
查找文献,发现李冀等人报道的 1 例儿童 Carolis 综合征与本例患儿相似,均为发现肝脾大,无腹痛、黄疸,无肝功能受损等症状,影像学检查示典型肝内胆管扩张及脾大,伴有髓质海绵肾。
(1)临床表现
Carolis 综合征为常染色体隐性遗传,是 PKHD1 基因造成的,此综合征是囊性纤维化疾病家族的成员之一,临床表现分为 Carolis 病和先天性肝纤维化,前者可表现为发作性胆管炎,肝内胆管结石病和胆囊结石,后者主要为门脉高压表现,包括脾大、消化道出血等。另外 Carolis 综合征还可能伴随各种囊性纤维化疾病,最常见的是肾脏、胰腺等。
(2)治疗
包括对症及手术,手术方式主要有内部 bypass 术,肝叶切除术和肝移植手术,肝移植是唯一的根治方法。
5. 再次回顾本病例
本例患儿也是以「三系减少,肝脾肿大」为主要表现,收入血液科,对于该例患儿的诊疗思路相对也比较局限,因此将肝脾肿大病因的相关思路简要总结如下。

参考文献
[1] 徐书珍,初建芳,于永锋. 儿科疾病症状鉴别诊断学 [M]. 北京市,军事医学科学出版社,2012:29-40.
[2] 胡亚美,江载芳,申昆玲,沈颖. 诸福棠实用儿科学第 8 版 [M]. 北京市,人民卫生出版社,2015:1173-1174.
[3] 李冀,邱正庆,魏珉. 儿童 Carolis 综合征 [J]. 中国当代儿科杂志,2009,11(1):10-14.
[4] 何芳. 儿童黑热病 46 例临床分析 [J]. 临床儿科杂志,2017,35(3):191-194.
